Decida melhorar sua qualidade de vida e ligue para o médico especialista em angiologia EM TIJUANA
Doenças que tratamos
Angiologia e cirurgia vascular é uma especialidade da medicina responsável por estudar e tratar doenças da circulação. É uma especialidade médico-cirúrgica, ou seja, trata doenças tanto com medicamentos quanto com cirurgia quando o paciente necessita.
Todas as doenças que afetam as veias e artérias, com exceção das artérias do coração e do crânio, desde que sejam tratadas pelo cardiologista e pelo neurocirurgião respectivamente.
As doenças mais frequentes são: Venosas, Varizes em todos os seus graus, doença do tromboembolismo venoso que inclui (trombose venosa profunda, tromboembolismo pulmonar e síndrome pós-trombótica), úlceras varicosas, lesões venosas por armas, complicações cirúrgicas, hemangiomas e malformações venosas.
Angiologia e Cirurgia Vascular
- Quais são as doenças que um angiologista e cirurgião vascular trata?
Doenças Arteriais: Insuficiência arterial crônica, insuficiência arterial aguda, tromboembolismo arterial, aneurismas arteriais, aorta e artérias periféricas, doenças vasospásticas como doença de Raynaud, doença de Buerger, etc. Lesões arteriais por armas ou complicações cirúrgicas, tumor do corpo carotídeo (glômus ou paragangliomas), doença carotídea.
Outras doenças: Pé diabético, feridas crônicas, linfedema.
Pacientes com insuficiência renal que necessitam de acesso vascular para hemodiálise, como fístula arteriovenosa ou colocação de cateter venoso central, pacientes com câncer que necessitam de acesso venoso central, como cateter reservatório para quimioterapia.
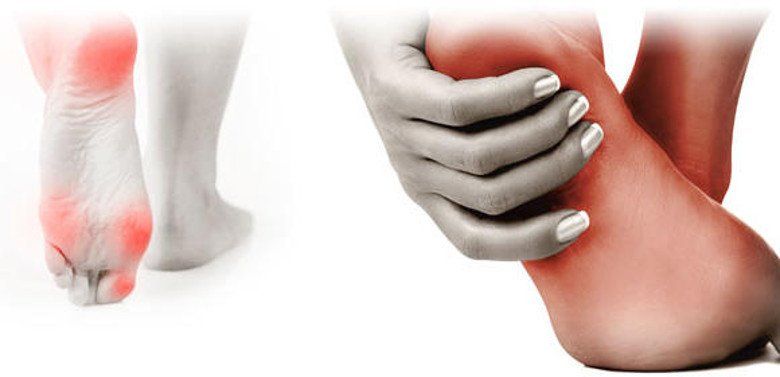
O pé diabético é uma complicação devastadora do diabetes mellitus, causada por degeneração nervosa, oclusão de vasos sanguíneos associada a infecção e gangrena.
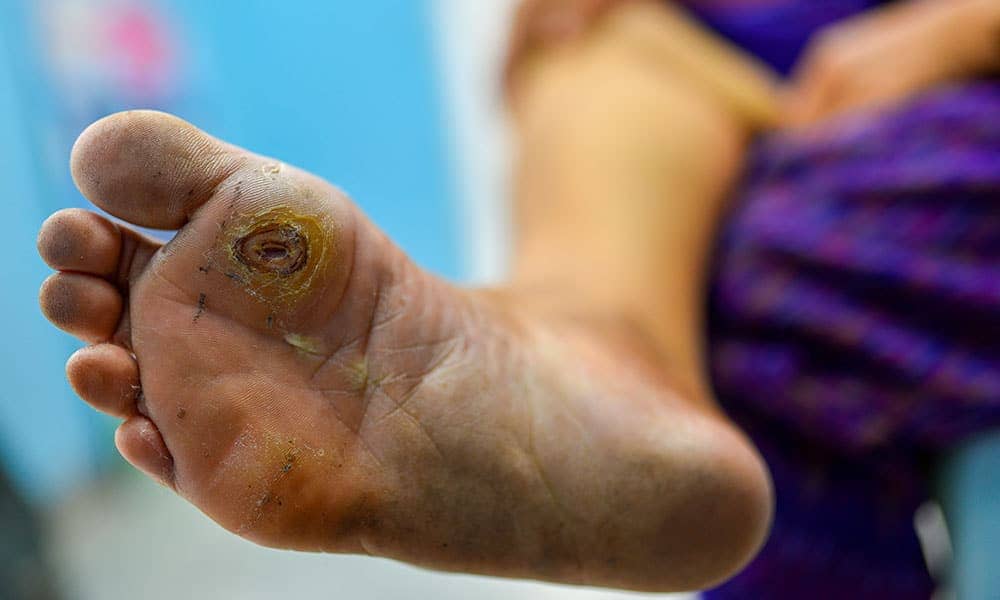
O diabetes mellitus é a principal causa de perda de membros inferiores. 80% das amputações começaram com uma lesão que passou despercebida e que na maioria dos casos poderia ter sido evitada. Diante de uma lesão no pé, se você tem diabetes, tempo é dinheiro, procure tratamento o mais rápido possível e evite complicações fatais.
Pé diabético
Para tratar qualquer lesão nos pés de pacientes com diabetes, o que primeiro deve ser garantido é a circulação. Se não houver circulação, qualquer tratamento será infrutífero. Todo paciente que sofre de diabetes antes de ser amputado deve ser avaliado por um angiologista e cirurgião vascular.
• Dor ou fadiga ao caminhar.
• Alterações na cor ou temperatura da pele.
• Seco.
• Úlceras.
• Calosidades na sola do pé.
• Áreas de baixa sensibilidade.
• Imobilidade nas articulações.
• Alterações na maneira como você anda ou se equilibra.
• Cortes, arranhões, bolhas ou qualquer coisa que afete a integridade do pé.
• Unhas encravadas, grossas, infectadas, etc.
As veias são vasos sanguíneos que transportam o sangue de volta ao coração após nutrir os órgãos do corpo. Do coração passa aos pulmões para ser oxigenado e novamente enviado para todo o corpo.
Este ciclo, que se repete incessantemente, tem que superar diversos obstáculos (principalmente o sangue que retorna dos pés para o coração). O primeiro obstáculo é a força da gravidade e o segundo é a pressão hidrostática (ou seja, o sangue abaixo deve). empurre o sangue de cima). Para que esse retorno sanguíneo seja realizado de maneira adequada, é necessário que haja integridade na parede venosa e nas válvulas. Quando algum desses mecanismos falha, o sangue retorna com dificuldade ao coração e pode estagnar nas veias, causando dilatação, tortuosidade (aparência serpenteante das veias), edema ou inchaço.
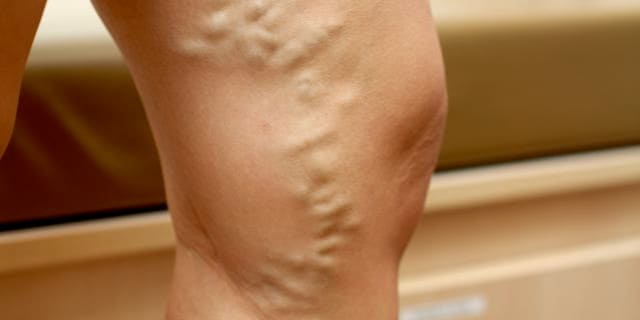
Doença Venosa Crônica ou Varizes
Na fase inicial só tem repercussão estética com aparecimento de varizes, criando um aspecto desagradável nas pernas. Posteriormente podem surgir dores, cólicas, peso e cansaço e na fase avançada podem ocorrer complicações como lipodermatoesclerose (pele endurecida e manchada), sangramento (varicorragia), formação de coágulos (varicotrombose) e úlceras que podem ser incapacitantes, afetando também familiares e vida social e emocional do paciente. Esta condição é comumente conhecida como doença venosa crônica, síndrome varicosa ou veias varicosas. As causas são: Fatores predisponentes: Hereditariedade e trombose venosa profunda. Fatores desencadeantes: Ficar em pé ou sentado sem se movimentar por muito tempo, gestações múltiplas, pancadas ou lesões, altas doses de hormônios femininos (estrógenos), pés chatos e exposição a altas temperaturas.
Fatores agravantes: Obesidade, sedentarismo e diabetes.
Cirurgia de varizes a laser
Atualmente, mais de 90% das veias varicosas podem ser eliminadas na grande maioria dos pacientes que as sofrem. Solicite connosco uma consulta de avaliação e iremos ajudá-lo a resolvê-la.
Quais são as causas e sintomas da trombose?
Para que o sangue cumpra a sua função, deve permanecer no estado líquido e, para que isso aconteça, deve haver um equilíbrio entre os fatores pró-coagulantes e anticoagulantes. Quando esse equilíbrio é alterado, pode ocorrer trombose (trombofilia) ou o contrário, hemorragia (hemofilia).
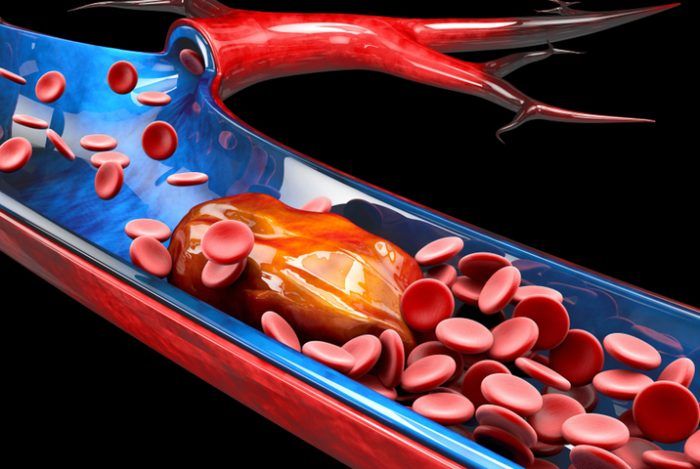
90% dos casos de TVP ocorrem nas extremidades inferiores, mais frequentemente à esquerda, e os sinais e sintomas são:
Dor, aumento de volume, aumento de perímetro no membro afetado, alteração de cor no local da trombose e edema.
Trombose venosa profunda
Todos corremos o risco de sofrer de trombose, mas se você tiver um ou mais dos seguintes antecedentes, o risco de desenvolvê-la aumenta:
*Histórico de trombose na família.
*Antecedente de trombofilia en la familia.
*Sofrendo de alguma doença do colágeno (Artrite Reumatóide, Esclerodermia, Lúpus, entre outras).
*Gravidez (nem todas as mulheres grávidas passam por isso).
*Sofrendo de câncer.
*Obesidade.
*Idade superior a 40 anos (em determinadas circunstâncias).
*Cirurgia ortopédica (quadril ou joelho).
*Viagens longas (mais de 4 horas ou mais de 5000 km) em qualquer meio de transporte. (Síndrome da classe econômica).
*Prostração prolongada (ficar muito tempo na cama).
*Fraturas múltiplas.
*Imobilização (Uso de tala ou gesso).
*Cateter venoso central.
*Se você usa contraceptivos orais ou terapia de reposição hormonal.
*Se você já sofreu trombose, pode apresentá-la novamente.
Neuropatia diabética
A neuropatia diabética é um tipo de lesão nervosa que pode ocorrer se você tiver diabetes. A glicemia elevada pode danificar os nervos de todo o corpo. A neuropatia diabética afeta mais comumente os nervos das pernas e pés.
Dependendo dos nervos afetados, os sintomas da neuropatia diabética incluem dor e dormência nas pernas, pés e mãos. Também pode causar problemas no sistema digestivo, no trato urinário, nos vasos sanguíneos e no coração. Para algumas pessoas, os sintomas são leves. No entanto, em outros casos, a neuropatia diabética pode ser bastante dolorosa e incapacitante.
Neuropatia periférica
Este tipo de neuropatia também pode ser chamada de neuropatia periférica simétrica distal. É o tipo mais comum de neuropatia diabética. Afeta primeiro os pés e as pernas, seguidos pelas mãos e braços. Os sinais e sintomas da neuropatia periférica geralmente pioram à noite. Entre eles estão os seguintes:
- Dormência e capacidade reduzida de sentir dor ou perceber mudanças de temperatura Sensações de formigamento ou queimação Cãibras ou dores agudas Fraqueza muscular Extrema sensibilidade ao toque (para algumas pessoas, até mesmo o contato com lençóis pode ser doloroso) Problemas graves nos pés, como úlceras, infecções e ossos e danos nas articulações
Quando você deve consultar um médico?
Ligue para seu médico para marcar uma consulta se:
- Você tem um corte ou ferida infeccionada ou que não cicatriza no pé Você sente queimação, formigamento, fraqueza ou dor nas mãos ou nos pés que interfere em suas atividades diárias ou no sono Você percebe alterações na digestão, na micção ou na atividade sexual Você sente tontura e desmaio
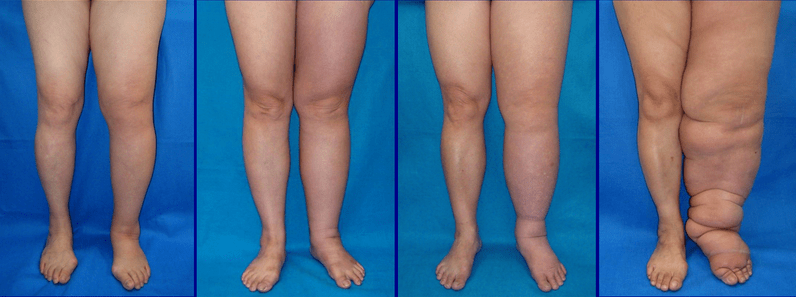
Os sinais e sintomas do linfedema incluem:
- Inchaço de todo ou parte do braço ou perna, incluindo dedos das mãos e dos pésSensação de peso ou apertoAmplitude de movimento limitadaInfecções recorrentesEndurecimento e espessamento da pele (fibrose)
Quando você deve consultar um médico
Marque uma consulta com seu médico se notar inchaço persistente nos braços ou pernas. Se você já foi diagnosticado com linfedema, consulte seu médico se houver um aumento repentino e drástico no tamanho do membro afetado.
Linfedema
Complicações
As complicações do linfedema podem incluir:
- Infecções de pele (celulite). O fluido retido cria um terreno favorável para o desenvolvimento de germes, e o menor ferimento no braço ou na perna pode ser uma porta de entrada para infecções. A pele afetada parece inchada e vermelha, e muitas vezes é dolorosa ao toque e sente calor. Seu médico pode prescrever antibióticos para que você os tenha em mãos e possa começar a tomá-los imediatamente. A celulite não tratada pode se espalhar para a corrente sanguínea e desencadear septicemia, uma condição potencialmente fatal que ocorre quando a resposta do corpo a uma infecção causa danos aos seus próprios tecidos. A septicemia requer tratamento médico de emergência. Drenagem pela pele. Com inchaço grave, o fluido linfático pode drenar através de pequenas fissuras na pele ou causar bolhas.Alterações na pele. Em algumas pessoas com linfedema muito grave, a pele do membro afetado pode engrossar e endurecer, parecendo pele de elefante. Câncer. Uma forma rara de câncer de tecidos moles pode se desenvolver como resultado de casos mais graves de linfedema que não são tratados.
Acesso Vascular para Hemodiálise
Diálise e hemodiálise
A insuficiência renal terminal é tratada com diálise. Este procedimento remove os resíduos do sangue quando os rins não conseguem mais fazer seu trabalho.
Existem diferentes tipos de diálise renal. Esta prática tem como foco a hemodiálise.
O que é acesso vascular?
Um acesso vascular é uma abertura feita na pele e nos vasos sanguíneos durante uma operação curta. Quando você faz diálise, o sangue flui pela abertura para a máquina de hemodiálise. Depois que o sangue for filtrado na máquina, ele fluirá de volta pela porta do seu corpo.
O que é hemodiálise?
A principal função dos rins é remover toxinas e líquidos extras do sangue. Se os resíduos se acumularem no corpo, podem ser perigosos e até causar a morte.
A hemodiálise pode:
- Remova o excesso de sal, água e resíduos para que não se acumulem em seu corpo Mantenha níveis seguros de minerais e vitaminas em seu corpo Ajude a controlar a pressão arterial Ajude a produzir glóbulos vermelhos
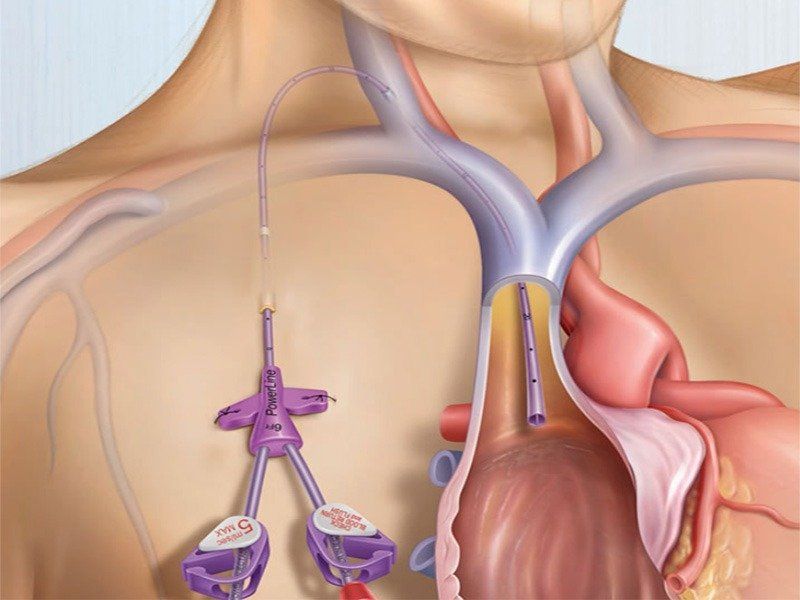
Quando ligar para o médico
- Sangramento no local de acesso vascular Sinais de infecção, como vermelhidão, inchaço, dor, sensibilidade, calor ou pus ao redor do local Febre superior a 38,0°C (100,3°F) O fluxo (frêmito) no enxerto ou na fístula diminui ou não diminui em nada a sensação O braço onde o cateter foi colocado incha e a mão desse lado fica fria Sua mão fica fria, dormente ou fraca
Riscos e complicações
Tal como acontece com qualquer procedimento, a intervenção vascular periférica envolve certos riscos e complicações que podem incluir o seguinte:
- Reação alérgica ao meio de contraste Sangramento ou infecção no local da punção.
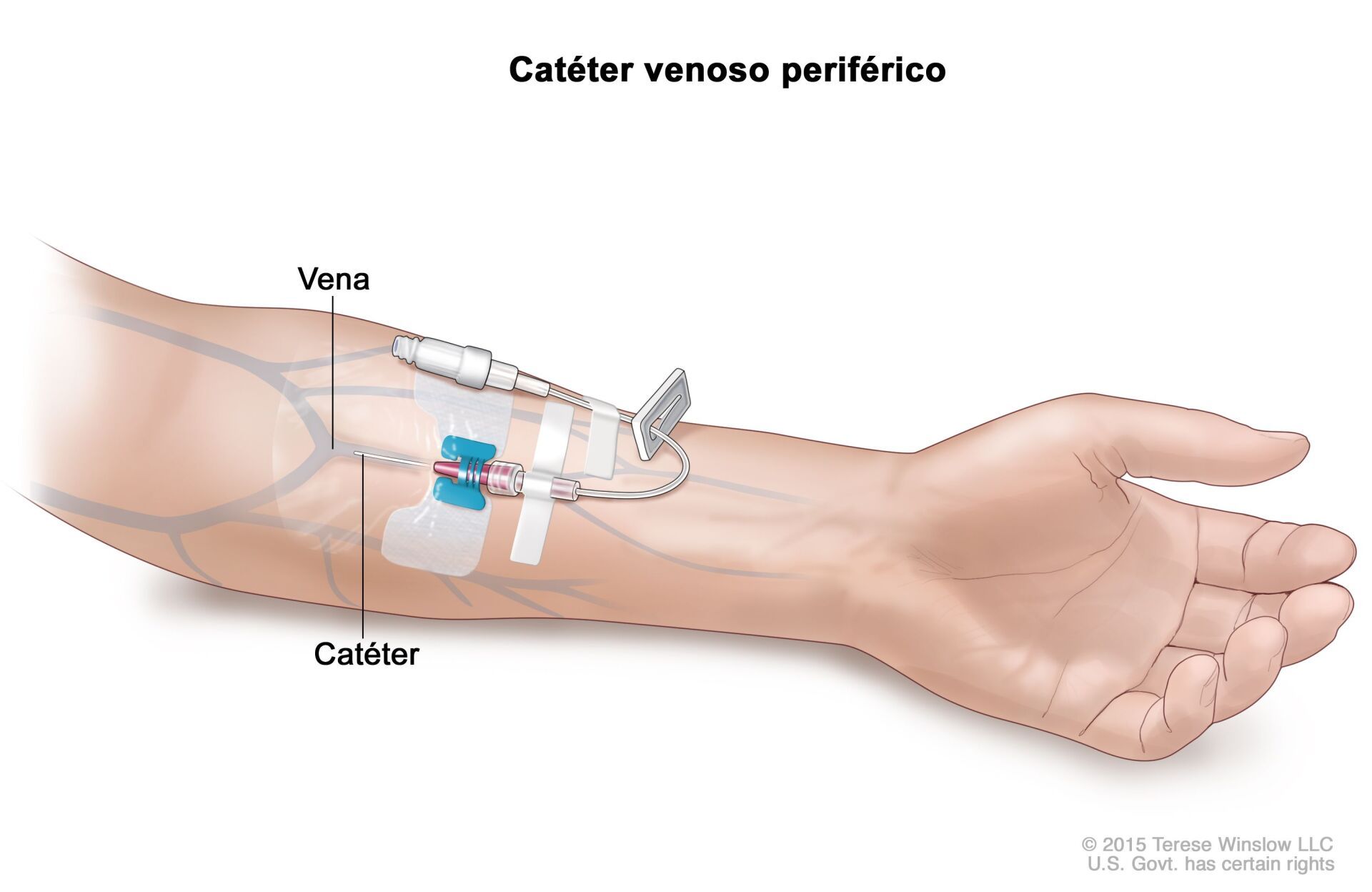
Cateterismo Vascular Periférico
Quando os pacientes sofrem de endurecimento das artérias ou aterosclerose, as suas artérias são parcialmente bloqueadas por uma substância chamada placa. Quando esses bloqueios ocorrem nas pernas ou nos braços, são chamados de doença arterial periférica.
Na maioria dos pacientes, a medicação intravenosa e as necessidades de líquidos podem ser atendidas com um cateter venoso periférico percutâneo. Se a colocação percutânea às cegas for difícil, a orientação ultrassonográfica geralmente consegue uma inserção bem-sucedida. Raramente, uma visão venosa pode ser usada quando a inserção percutânea do cateter não é viável. Os locais típicos de canulação venosa são a veia cefálica no braço e a veia safena no tornozelo. No entanto, a transecção venosa raramente é necessária devido ao uso generalizado de cateteres centrais de inserção periférica (PICC) e linhas intraósseas em adultos e crianças.

Título do slide
Write your caption hereBotão

Título do slide
Write your caption hereBotão

Título do slide
Write your caption hereBotão
As doenças cardiovasculares são a terceira causa de morte no México.
Entre as condições mais frequentes encontramos a doença venosa crônica conhecida como varizes, úlcera varicosa, trombose venosa profunda, insuficiência arterial crônica, insuficiência arterial aguda e pé diabético.
LOCALIZAÇÃO
Dr. Angiologista
Francisco Javier Mina 1415, Edifício Mex-Chino Zona Urbana Rio 22010 Tijuana, BC
Horário da Clínica (mediante marcação)
- Seg - Ter
- -
- Quarta-feira
- Fechado
- Qui - Sex
- -
- Sábado
- -
- Domingo
- Fechado





