Decídete a mejorar tu calidad de vida y llama al médico especialista en angiología EN TIJUANA
Enfermedades que Atendemos
La angiología y cirugía vascular es una especialidad de la medicina que se encarga de estudiar y tratar las enfermedades de la circulación, es una especialidad medico quirúrgica es decir trata las enfermedades tanto con medicamentos como con cirugía cuando el paciente lo necesita.
Todas las enfermedades que afecten a las venas y las arterias a excepción de las arterias del corazón y las del cráneo, ya que estas las tratan el cardiólogo y el neurocirujano respectivamente.
Las enfermedades más frecuentes son: Venosas, Varices en todos sus grados, enfermedad trombo embolica venosa que incluye (trombosis venosa profunda, tromboemboli pulmonar y síndrome postrombótico), ulceras varicosas, lesiones venosas por armas, por complicaciones quirúrgicas, hemangiomas y malformaciones venosas.
Angiología Y Cirugía Vascular
- ¿Cuáles son las enfermedades que trata un angiólogo y cirujano vascular?
- ¿Qué trata un angiólogo y cirujano vascular?
Enfermedades Arteriales: Insuficiencia arterial crónica, insuficiencia arterial aguda, tromboembolismo arterial, aneurismas arteriales, de aorta y arterias periféricas, enfermedades vasoespasticas como enfermedad de raynaud, buerger, etc. Lesiones arteriales por armas, o por complicaciones quirúrgicas, tumor de cuerpo carotideo (glomus o paragangliomas) enfermedad carotidea.
Otras enfermedades: Pie diabético, heridas crónicas, linfedema.
Pacientes con insuficiencia renal que necesiten un acceso vascular para Hemodialisis como una fistula arteriovenosa o colocación de un catéter venoso central, pacientes con cáncer que necesiten un acceso venoso central como un catéter con reservorio para quimioterapia.
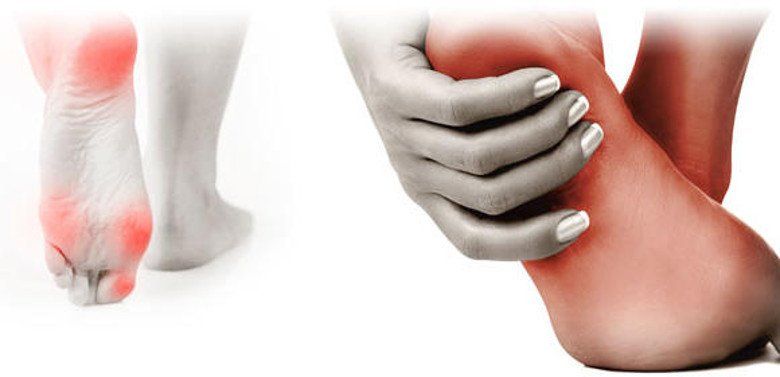
El pie diabético es una complicación devastadora de la diabetes mellitus, provocada por la degeneración de los nervios, la oclusión de los vasos sanguíneos asociada a infección y gangrena.
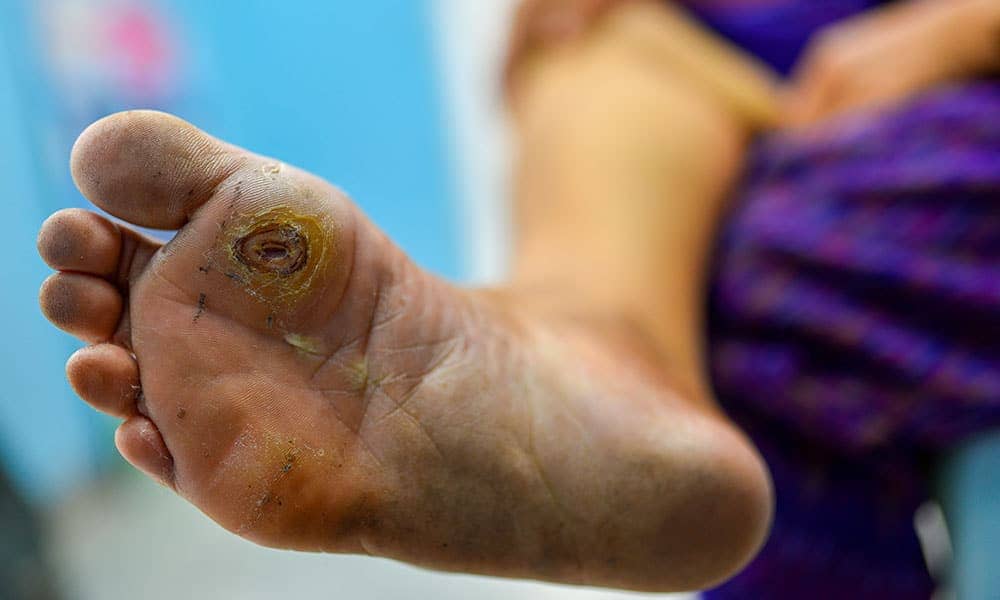
La diabetes mellitus es la principal causa de pérdida de extremidades inferiores. El 80% de las amputaciones comenzaron con una lesión que pasó desapercibida y en la mayoría de los casos se pudieron haber evitado. Ante una lesión en el pie, si tienes diabetes, el tiempo es oro, atiéndete lo antes posible y evita complicaciones fatales.
Pie diabético
Para tratar cualquier lesión en el pie en pacientes que padecen diabetes, lo que se debe garantizar primero es la circulación. Si no hay circulación cualquier tratamiento es infructuoso. Todo paciente que padece diabetes antes de ser amputado, debe ser valorado por un angiólogo y cirujano vascular.
• Dolor o fatiga al caminar.
• Cambios de coloración o de temperatura en la piel.
• Resequedad.
• Úlceras.
• Callos en la planta del pie.
• Zonas de poca sensibilidad.
• Inmovilidad en las articulaciones.
• Alteraciones en la forma de caminar o en el equilibrio.
• Cortaduras, raspones, ampollas, o algo que afecte la integridad del pie.
• Uñas enterradas, gruesas, infectadas, etc.
Las venas son los vasos sanguíneos que llevan la sangre de regreso al corazón después de nutrir a los órganos del cuerpo. Del corazón pasa a los pulmones para oxigenarse y ser nuevamente enviada a todo el organismo.
Este ciclo, que se repite incesantemente, tiene que vencer diferentes obstáculos (especialmente la sangre que retorna de los pies hacia el corazón) el primer obstáculo es la fuerza de gravedad y el segundo es la presión hidrostática (es decir, la sangre de abajo debe empujar a la sangre de arriba). Para que este retorno de sangre se lleve a cabo adecuadamente debe existir una integridad en la pared y en las válvulas venosas. Cuando alguno de estos mecanismos falla la sangre regresa con dificultad al corazón y puede estancarse en las venas ocasionando dilatación, tortuosidad (aspecto serpenteante de las venas), edema o hinchazón.
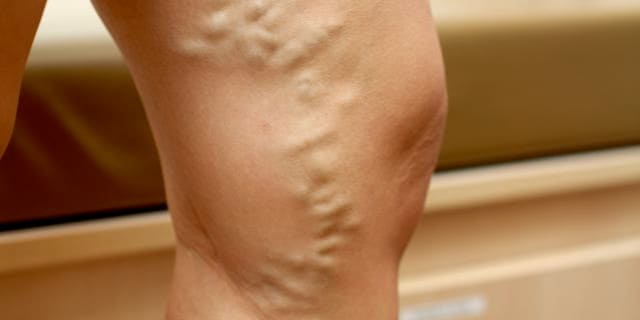
Enfermedad Venosa Crónica o Várices
En etapa temprana sólo tiene repercusiones estéticas con la aparición de várices, creando un aspecto desagradable en las piernas. Después puede aparecer dolor, calambres, pesadez y cansancio y en etapa avanzada puede haber complicaciones como lipodermatoesclerósis (piel indurada y manchada), sangrado (varicorragia), formación de coágulos (varicotrombosis) y úlceras que pueden ser incapacitantes afectándose también la vida familiar, social y emocional del paciente. Este padecimiento es conocido comúnmente como enfermedad venosa crónica, síndrome varicoso o várices. Las causas de ésta son: Factores predisponentes: Herencia y trombosis venosa profunda. Factores desencadenantes: Permanecer de pie o sentado sin moverse por mucho tiempo, múltiples embarazos, golpes o lesiones, altas dosis de hormonas femeninas (estrógenos), pie plano y exposición a altas temperaturas.
Factores agravantes: Obesidad, vida sedentaria y diabetes.
Cirugía de várices con Láser
Actualmente más del 90% de las várices pueden ser eliminadas en la gran mayoría de los pacientes que las padecen. Solicita una consulta de valoración con nosotros y te ayudaremos a solucionarlo.
¿Cuáles son las causas y síntomas de la trombosis?
Para que la sangre cumpla su función esta debe permanecer en estado líquido y para que así sea, debe haber un equilibrio entre los factores procoagulantes y los anticoagulantes. Cuando se altera este equilibrio puede presentarse: trombosis (trombofilia) o lo contrario, hemorragia (hemofilia).
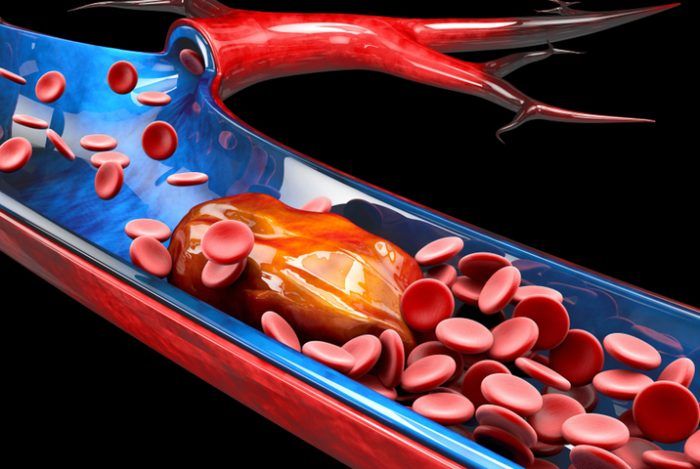
EL 90% de los casos de TVP, se presentan en las extremidades inferiores, mas frecuentemente en la izquierda y los signos y síntomas son:
Dolor, aumento de volumen, aumento del perímetro en la extremidad afectada, cambio de color en el sitio de trombosis y edema.
Trombosis Venosa Profunda
Todos tenemos riesgo de padecer trombosis, pero si tienes uno o más de los siguientes antecedentes, el riesgo de presentarla aumenta:
*Antecedente de trombosis en la familia.
*Antecedente de trombofilia en la familia.
*Padecer alguna enfermedad de la colagena (Artritis reumatoide, Esclerodermia, Lupus, entre otras).
*Embarazo (no todas las embarazadas lo presentan).
*Padecer cáncer.
*Obesidad.
*Edad mayor de 40 años (En ciertas circunstancias).
*Cirugía de ortopedia (Cadera o rodilla).
*Viajes prolongados (mayores a 4 horas o mas de 5000 km) en cualquier medio de transporte. (Síndrome de la clase turista).
*Postración prolongada (Estar mucho tiempo en cama).
*Fracturas múltiples.
*Inmovilización (Uso de férula o yeso).
*Catéter venoso central.
*Si usas anticonceptivos orales o terapia de remplazo hormonal.
*Si ya padeciste trombosis, puedes volver a presentarla.
Neuropatía diabética
La neuropatía diabética es un tipo de daño en los nervios que puede producirse si tienes diabetes. Un nivel de glucosa sanguínea alto puede dañar los nervios de todo el cuerpo. La neuropatía diabética afecta, con mayor frecuencia, los nervios de las piernas y los pies.
Según cuáles sean los nervios afectados, los síntomas de la neuropatía diabética incluyen dolor y entumecimiento en las piernas, los pies y las manos. También puede causar problemas en el aparato digestivo, las vías urinarias, los vasos sanguíneos y el corazón. En el caso de algunas personas, los síntomas son leves. Sin embargo, en otros casos, la neuropatía diabética puede ser bastante dolorosa e incapacitante.
Neuropatía periférica
Este tipo de neuropatía también puede denominarse neuropatía periférica simétrica distal. Es el tipo más común de neuropatía diabética. Afecta primero a los pies y las piernas, seguidos de las manos y los brazos. Por lo general, los signos y síntomas de la neuropatía periférica empeoran durante la noche. Entre ellos se encuentran los siguientes:
- Entumecimiento y capacidad reducida para sentir dolor o percibir cambios de temperatura
- Sensación de hormigueo o ardor
- Calambres o dolores punzantes
- Debilidad muscular
- Sensibilidad extrema al tacto (para algunas personas, incluso el contacto con las sábanas puede resultar doloroso)
- Problemas graves en los pies, como úlceras, infecciones, y daños en los huesos y las articulaciones
¿Cuándo debes consultar con un médico?
Llama al proveedor de atención médica para pedir una cita en estos casos:
- Tienes en el pie un corte o llaga infectado o que no se cure
- Tienes ardor, hormigueo, debilidad o dolor en las manos o los pies que interfiera en tus actividades diarias o el sueño
- Notas cambios en la digestión, la micción o la actividad sexual
- Presentas mareos y desmayos
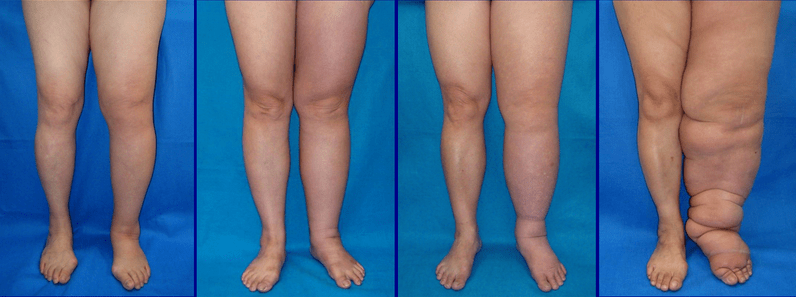
Los signos y síntomas del linfedema incluyen los siguientes:
- Hinchazón de la totalidad o parte del brazo o la pierna, incluso los dedos de los pies y de las manos
- Sensación de pesadez u opresión
- Amplitud limitada de movimiento
- Infecciones recurrentes
- Endurecimiento y engrosamiento de la piel (fibrosis)
Cuándo debes consultar a un médico
Pide una cita médica con el médico si notas una hinchazón persistente en los brazos o las piernas. Si ya te diagnosticaron un linfedema, acude al médico si se produce un aumento repentino y drástico del tamaño de la extremidad afectada.
Linfedema
Complicaciones
Las complicaciones del linfedema pueden incluir:
- Infecciones de la piel (celulitis). El líquido atrapado genera un terreno favorable para el desarrollo de los gérmenes, y la mínimalesión en el brazo o la pierna puede ser un punto de entrada para la infección. La piel afectada tiene un aspecto inflamado y rojo, y suele causar dolor al tocarla y notarse caliente.Tu médico puede recetarte antibióticos para que los tengas a mano y puedas comenzar a tomarlos de inmediato.
- Septicemia. La celulitis no tratada puede extenderse al torrente sanguíneo y desencadenar septicemia, una afección que pone en riesgo la vida y que ocurre cuando la respuesta del cuerpo a una infección provoca daños en sus propios tejidos. La septicemia requiere tratamiento médico de emergencia.
- Drenaje a través de la piel. Con una hinchazón grave, el líquido linfático puede drenar a través de pequeñas roturas en la piel o causar ampollas.
- Cambios en la piel. En algunas personas con linfedema muy grave, la piel de la extremidad afectada puede engrosarse y endurecerse y adquirir el aspecto de la piel de un elefante.
- Cáncer. Una forma poco frecuente de cáncer de tejido blando puede desarrollarse como consecuencia de los casos más graves de linfedema que no reciben tratamiento.
Accesos Vasculares para Hemodiálisis
Diálisis y hemodiálisis
Con la diálisis se trata la insuficiencia renal terminal. Este procedimiento elimina los residuos de la sangre cuando los riñones ya no pueden hacer su trabajo.
Hay diferentes tipos de diálisis renal. Este consultorio se centra en la hemodiálisis.
¿Qué es un acceso vascular?
Un acceso vascular es una apertura hecha en la piel y vaso sanguíneo durante una corta operación. Cuando usted tiene una diálisis, su sangre fluye a través de la apertura hacia la máquina de hemodiálisis. Una vez que su sangre ha sido filtrada en la máquina, fluye de regreso a través del acceso en su cuerpo.
¿Qué es la hemodiálisis?
La función principal de sus riñones es eliminar toxinas y líquido extra de la sangre. Si los productos de desecho se acumulan en el cuerpo, puede ser peligroso y causar incluso la muerte.
La hemodiálisis puede:
- Eliminar la sal extra, el agua y los productos de desecho para que no se acumulen en su cuerpo
- Mantener niveles seguros de minerales y vitaminas en su cuerpo
- Ayudar a controlar la presión arterial
- Ayudar a producir glóbulos rojos
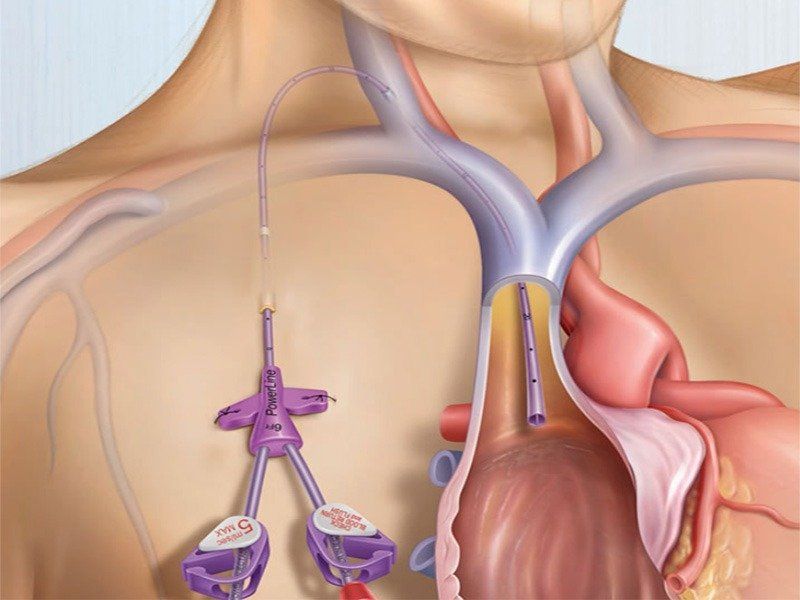
Cuándo llamar al médico
- Sangrado del sitio de acceso vascular
- Signos de infección, como enrojecimiento, hinchazón, dolor, sensibilidad, calor o pus alrededor del sitio
- Una fiebre de más de 100.3°F (38.0°C)
- El flujo (frémito) en el injerto o la fístula disminuye o no se siente en absoluto
- El brazo donde se colocó el catéter se hincha y la mano de ese lado se siente fría
- Su mano se pone fría, insensible o débil
Riesgos y complicaciones
Al igual que con cualquier procedimiento, la intervención vascular periférica implica ciertos riesgos y complicaciones que pueden ser las siguientes:
- Reacción alérgica al medio de contraste.
- Sangrado o infección en el sitio de la punción
- Estrechamiento recurrente de la arteria.
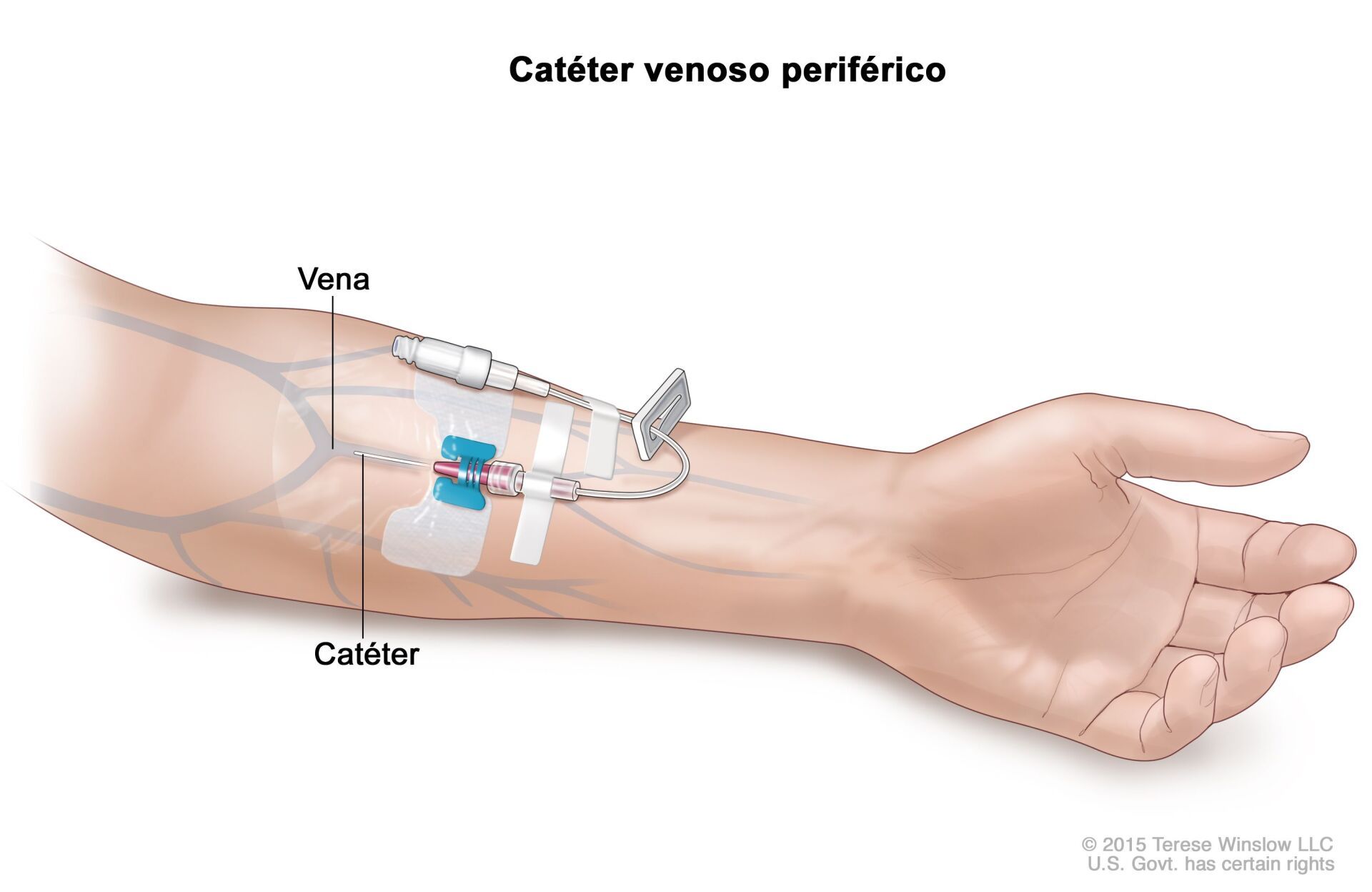
Cateterismo Vascular Periférico
Cuando los pacientes sufren de endurecimiento de las arterias o aterosclerosis, sus arterias están parcialmente bloqueadas por una sustancia llamada placa. Cuando estos bloqueos ocurren en las piernas o los brazos, se les llama enfermedad de la arteria periférica.
En la mayoría de los pacientes, las necesidades de líquidos y medicación intravenosa pueden cumplirse con un catéter venoso periférico percutáneo. Si la colocación percutánea a ciegas es difícil, la guía ecográfica generalmente logra una inserción exitosa. En raras ocasiones se puede usar una vista venosa cuando la inserción percutánea del catéter no es factible. Los lugares típicos de canalización venosa son la vena cefálica en el brazo y la vena safena en el tobillo. Sin embargo, rara vez es necesario el corte venoso debido al uso difundido de catéter central de inserción periférica (CCIP) y vías intraóseas en adultos y niños.

Slide title
Write your caption hereButton

Slide title
Write your caption hereButton

Slide title
Write your caption hereButton
Las enfermedades cardiovasculares son la tercera causa de muerte en México.
Entre los padecimientos más frecuentes encontramos a la enfermedad venosa crónica conocida como várices, úlcera varicosa, trombosis venosa profunda, insuficiencia arterial crónica, insuficiencia arterial aguda y pie diabético.
UBICACIÓN
Horas De Clinica (Previa Cita)
- Mon - Tue
- -
- Wednesday
- Closed
- Thu - Fri
- -
- Saturday
- -
- Sunday
- Closed





